Reconozco que en esta época de confinamientos y aislamientos mi confusión ha aumentado. Toda la vida peleando para que se redujesen las distancias sociales y ahora me entero, con desolación, que es necesario mantenerlas por razones sanitario-epidemiológicas. ¿No se podría haber encontrado otra manera de expresar la conveniencia de guardar las separaciones físicas entre personas a fin de dificultar los contagios? Si la distancia social fuese el remedio más eficaz para hacer frente a la Covid-19, España sería el país de Europa mejor dotado para derrotarle. Porque es verdad que somos una nación de personas muy roceras, aficionadas a rozarnos, abrazarnos y besuquearnos a la mínima ocasión, pero también a marcar distancias oceánicas cuando se trata del reparto de los posibles o caudales, o de establecer criterios de igualdad. La prueba de ello es que cuando se dio por finiquitada —es un decir— la crisis de 2008-2009, España era uno de los países más desiguales de Europa. Es bien cierto que, según los informes de la OCDE, en la última década, la desigualdad se ha ensanchado en todos los países de Europa, lo que no es ningún consuelo, si tenemos en cuenta que esta brecha entre pobres y ricos es más grande en nuestro querido país.
Si empezamos nuestro recorrido por la desigualdad «primaria» entre hombres y mujeres, cuya «distancia social» se supone que debe ser la más estrecha, observamos que se han dado avances notables que conviene situar en su contexto. Es decir, si comparamos la actual desigualdad con la de los años de la dictadura, o incluso con el periodo de la Transición, la mejora es indiscutible. La creciente participación de la mujer en los diferentes ámbitos de la vida en sociedad es verificable y cuantificable. Quizá haya sido una de las mayores transformaciones de la sociedad española, por no decir la más relevante.
Si uno ha tenido la ocasión de conocer, por razón de edad, las condiciones de las mujeres durante las ominosas décadas de la dictadura, se atrevería a decir que se ha tratado de una auténtica revolución. Sin embargo, como la vida es así de dialéctica, todo es relativo y este nuevo panorama de la mujer española hay que compararlo con los países similares de Europa, que también han seguido mejorando en este asunto. Así, en el Índice de Desigualdad de Género (Programa de Naciones Unidas para el Desarrollo, PNUD, 2015), España ocupaba el puesto número quince por detrás de Dinamarca, Países Bajos o Alemania, pero por delante de Italia, Japón o Estados Unidos.
Si tomamos otro índice del mismo organismo de Naciones Unidas sobre desarrollo de género, que en este caso se centra en tres aspectos —salud, conocimiento y desarrollo humano—, comprobaremos que entre 160 naciones analizadas España ocupa el lugar 36, lo que no está mal pero tampoco es como para tirar cohetes. [...]
La crisis económica de 2008-2009 y su nefasto tratamiento fueron devastadores desde la perspectiva de la igualdad y, sobre todo, de la cruda pobreza absoluta y relativa. Ya en el año 2007, España padecía una de las tasas más altas de indigencia entre los países de la Unión Europea para los diferentes grupos de edad: un 25,5% para la población infantil y un 19,7% para los de mayor edad. Durante la crisis, la situación empeoró todavía más, pues aumentó en más de trece puntos porcentuales, hasta situarnos en el 33,4% de la población en pobreza relativa. Lógicamente, en los tramos de mayor edad, la penuria disminuía debido al colchón que significaba el sistema de pensiones públicas.
La crisis económica de 2008-2009 y su nefasto tratamiento fueron devastadores desde la perspectiva de la igualdad y, sobre todo, de la cruda pobreza absoluta y relativa. Ya en el año 2007, España padecía una de las tasas más altas de indigencia entre los países de la Unión Europea para los diferentes grupos de edad: un 25,5% para la población infantil y un 19,7% para los de mayor edad. Durante la crisis, la situación empeoró todavía más, pues aumentó en más de trece puntos porcentuales, hasta situarnos en el 33,4% de la población en pobreza relativa. Lógicamente, en los tramos de mayor edad, la penuria disminuía debido al colchón que significaba el sistema de pensiones públicas.
Ahora bien, ¿por qué en España es mayor la desigualdad y la pobreza que en la mayoría de los países de la Unión Europea? ¿Por qué tenemos esta cultura del abrazo, los golpes en la espalda, el besuqueo y el compadreo y luego somos tan poco igualitarios en lo fundamental, como son las condiciones de vida y de trabajo? ¿Es un punto de apariencia o cinismo u obedece a causas que convendría analizar y corregir?
La desigualdad y la pobreza no son dos realidades iguales, pues un país puede ser pobre e igualitario o ser desigual y muy rico. Sin embargo, el origen de ambas lacras suele ser parecido y consiste, en unos casos, en generar insuficiente riqueza y, además, repartirla injustamente y, en otros, crear abundante riqueza y distribuirla pésimamente. Es lo que sucede en España en términos relativos en comparación con las naciones avanzadas de la Unión Europea.
Como hemos dejado constancia en el capítulo dedicado a nuestro sistema productivo [...], España cuenta con un tejido empresarial cuya productividad es, en general, inferior a la de nuestros vecinos del Norte. Ligado a lo anterior, contamos con un mercado laboral de los más «flexibles» de Europa, en el sentido de que los empleos con contratos temporales, parciales y/o precarios abundan bastante más que en países como Francia, Alemania e Italia, con los que debemos compararnos.
La prueba de lo que decimos es que, cuando la economía crece, somos de los que generamos más empleo y, cuando llegan las crisis, destruimos más puestos de trabajo que todos los demás. Esta circunstancia nos debería hacer reflexionar sobre las causas por las que nuestro país es, desde hace décadas, el que cuenta con cifras de paro más abultadas y, a veces, escandalosas. Es francamente complicado achicar distancias sociales cuando se tienen esas cifras tan abusivas y «asociales» de desempleo y de economía sumergida. No hay nada que contribuya más a la desigualdad y a la pobreza, sobre todo a esta última, que la falta de puestos de trabajo decentes, pues los indecentes, que abundan en demasía, tampoco ayudan a combatir ambas lacras.
El panorama se complica cuando analizamos la cantidad y la calidad de nuestro Estado de bienestar [...]. Las desigualdades y la pobreza «secundaria» se corrigen o atenúan por medio de una política fiscal más o menos redistributiva. Sin embargo, cuando se tiene una economía sumergida o informal —en torno al 20%—, casi el doble que la media europea, y la presión fiscal es más de 6 puntos inferior a la media de los países del euro, no se pueden hacer milagros ni tener un Estado social excelente. No me cansaré de repetir que con 80.000 o 100.000 millones de euros menos que las naciones de «nuestro entorno» es ilusorio pretender disfrutar de un Estado social equivalente al de esos socios y colegas del Norte.
El panorama se complica cuando analizamos la cantidad y la calidad de nuestro Estado de bienestar [...]. Las desigualdades y la pobreza «secundaria» se corrigen o atenúan por medio de una política fiscal más o menos redistributiva. Sin embargo, cuando se tiene una economía sumergida o informal —en torno al 20%—, casi el doble que la media europea, y la presión fiscal es más de 6 puntos inferior a la media de los países del euro, no se pueden hacer milagros ni tener un Estado social excelente. No me cansaré de repetir que con 80.000 o 100.000 millones de euros menos que las naciones de «nuestro entorno» es ilusorio pretender disfrutar de un Estado social equivalente al de esos socios y colegas del Norte.
Bastante mérito ha tenido el levantar, prácticamente de la nada, nuestro Estado de bienestar, pero no pretendamos milagros que solo se producen, según se dice, en Lourdes, en Fátima o en Garabandal. Si de verdad deseamos reducir la desigualdad y la pobreza, afrontemos de verdad la cuestión de la propiedad de la riqueza, distribuyamos mejor las rentas, reformemos nuestro sistema fiscal y modernicemos nuestro sistema productivo. Lo demás suele ser literatura generalmente mala.
Porque lo que no podemos hacer es volver a caer en la trampa de que primero hay que crear la riqueza para después repartirla, idea que se plastifica en esa irritante metáfora de que hay que hornear un pastel más grande para que así haya para todos. Esa cantinela la conocemos muy bien los que alguna vez hemos debatido Presupuestos o negociado convenios colectivos. Claro que hay que crear la mayor riqueza que se pueda, garantizando la sostenibilidad, pero al mismo tiempo, y no después, hay que repartirla más y mejor. Entre otras cosas debe de hacerse así porque supone un error económico escindir la creación de riqueza de su reparto, como demuestran los países más avanzados del planeta.
Porque lo que no podemos hacer es volver a caer en la trampa de que primero hay que crear la riqueza para después repartirla, idea que se plastifica en esa irritante metáfora de que hay que hornear un pastel más grande para que así haya para todos. Esa cantinela la conocemos muy bien los que alguna vez hemos debatido Presupuestos o negociado convenios colectivos. Claro que hay que crear la mayor riqueza que se pueda, garantizando la sostenibilidad, pero al mismo tiempo, y no después, hay que repartirla más y mejor. Entre otras cosas debe de hacerse así porque supone un error económico escindir la creación de riqueza de su reparto, como demuestran los países más avanzados del planeta.
No hay más que comprobar cuáles son las naciones que mejor han aguantado las crisis y las pandemias. No precisamente los más desiguales y con estados sociales más débiles, sino todo lo contrario, los que tienen sistemas fiscales más potentes, menos pobreza y menos desigualdad. Por eso han sido positivas algunas de las medidas que se han tomado últimamente en España, como han sido la subida del salario mínimo, el crecimiento de las pensiones o la implantación del Ingreso Mínimo Vital. No se ha tratado de una panacea, pero ni se ha hundido el mundo, ni se ha extendido la pandemia más de lo que estaba y, sin embargo, quizá hemos conseguido reducir un poco la «distancia social».
A más a más, en los casos de Europa y de España, el pastel, en lo esencial, ya está cocinado u horneado y cuando vimos el capítulo dedicado al reparto de la riqueza pudimos verificar que, precisamente durante la crisis, hubo quien acrecentó copiosamente sus caudales. Hay, pues, amplio margen para mejorar nuestra recaudación tributaria sin tener que esperar a ponerle una guinda al pastel. Debería saberse que las modificaciones de las normas fiscales no maduran su fruto de manera súbita, y si en este año fuésemos capaces de reformar nuestro sistema impositivo —que buena falta le hace— sus efectos para el contribuyente se manifestarían en el 2021-2022. Años en los que con suerte se prevén rebotes de la economía, no sé si en forma de V o de U alargada, siempre y cuando no surja un rebrote vírico causado por la mala cabeza de algunos.
Algún día, en fin, tendremos que comprobar si es verdad eso que se dice de que la Covid-19 ha atacado por igual a ricos y a pobres. No me convence que se saquen a pasear algunos casos individuales de personajes poderosos o famosos que han sido infectados. Mi impresión subjetiva —reconozco que no tengo datos— es que la inmensa mayoría de los infectados y fallecidos han pertenecido a las clases modestas y profesionales de la sanidad. En España, el 70% de las defunciones se han producido en las residencias de la tercera edad. Centros en los que, salvo excepciones, viven personas mayores de rentas escasas, pensionistas, viudas, etc., y esto ha sido así en otros países de Europa y no digamos en Estados Unidos, donde la razia se ha cebado entre la gente de color e hispanos.
Algún día, en fin, tendremos que comprobar si es verdad eso que se dice de que la Covid-19 ha atacado por igual a ricos y a pobres. No me convence que se saquen a pasear algunos casos individuales de personajes poderosos o famosos que han sido infectados. Mi impresión subjetiva —reconozco que no tengo datos— es que la inmensa mayoría de los infectados y fallecidos han pertenecido a las clases modestas y profesionales de la sanidad. En España, el 70% de las defunciones se han producido en las residencias de la tercera edad. Centros en los que, salvo excepciones, viven personas mayores de rentas escasas, pensionistas, viudas, etc., y esto ha sido así en otros países de Europa y no digamos en Estados Unidos, donde la razia se ha cebado entre la gente de color e hispanos.
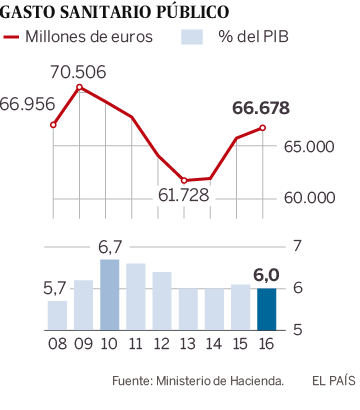
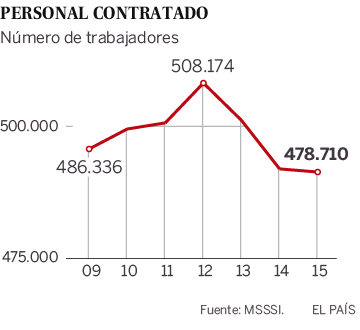
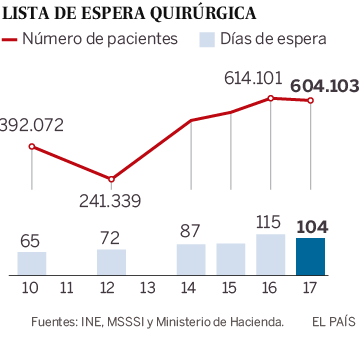
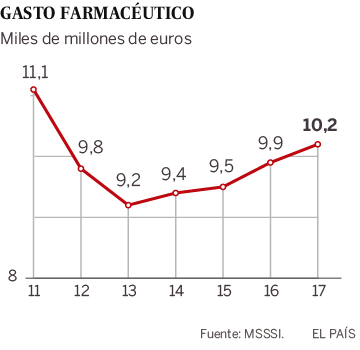
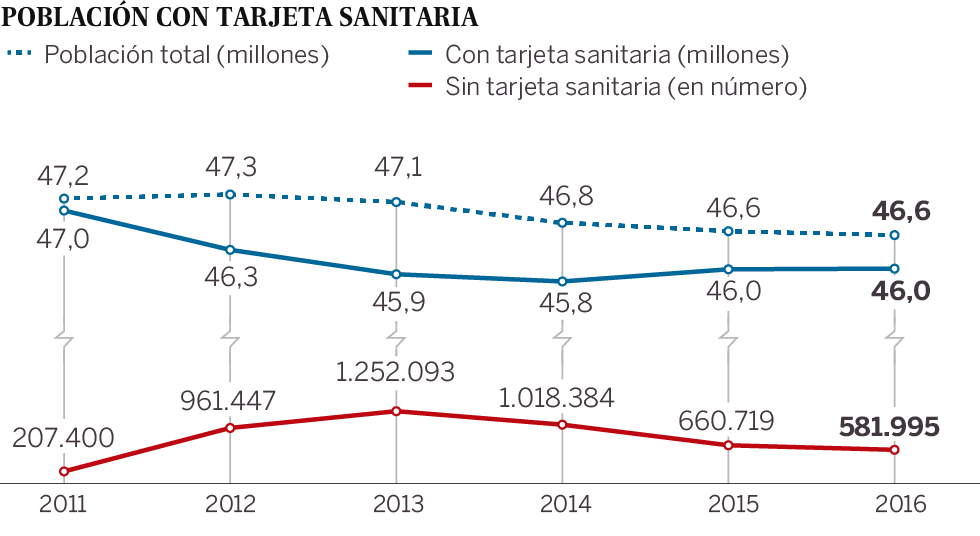
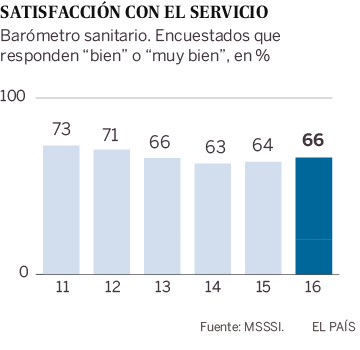
Cuando se analice, si es que se llega a analizar algún día, qué ha sucedido en las residencias de mayores o en ciertos barrios populares de algunas capitales, entre ellas Madrid o Barcelona, quizá podamos comprobar la relación existente entre pobreza y epidemia o, más precisamente, entre Covid-19 y mejor o peor Estado de bienestar, en su versión sanitaria. ¿O es que alguien cree que los tajos que se le metieron a la salud pública, en algunas Comunidades Autónomas, ya mencionadas, en los años de la crisis de 2008, no han influido en los desabastecimientos y colapsos que se sufrieron y se siguen padeciendo en los meses agónicos de la pandemia? Yo creo que sí, y así lo manifiesta el personal sanitario que ha estado en la primera línea de fuego, al que con toda justicia se le ha honrado con aplausos durante meses, pero no sé si al final haremos bueno ese refrán que dice: «mucho te quiero perrito, pero pan poquito». Porque tengo la sospecha de que, después de la traumática experiencia vivida, no se han tomado las medidas necesarias para que no se repitan aquellos momentos de angustia. Ya asoma su feo rostro una segunda ola de contagios y de nuevo se oyen quejas de falta de medios y de cierto desbarajuste en algunas Comunidades Autónomas.
[...]
Llegados aquí, conviene llamar la atención sobre las nuevas brechas que se pueden ir abriendo y su relación con la desigualdad. Me refiero a la inquietante cuestión de la «brecha digital», lo que algunos autores han llamado entre los «inforricos e infopobres». Porque en este asunto no se trata solamente de poseer una amplia y potente infraestructura digital, o contar con todo tipo de artefactos TIC (Tecnología de la Información y la Comunicación), si luego no se saben manejar correctamente y sacarles el rendimiento adecuado. Lo mismo sucede con el equipamiento. España ha logrado una progresión notable en los últimos quince años, pues en el acceso a internet ha pasado de un 30-50 %, según el tipo de hogar, al 70-80% en 2016, y similar proporción en la posesión de ordenadores.
[...]
Llegados aquí, conviene llamar la atención sobre las nuevas brechas que se pueden ir abriendo y su relación con la desigualdad. Me refiero a la inquietante cuestión de la «brecha digital», lo que algunos autores han llamado entre los «inforricos e infopobres». Porque en este asunto no se trata solamente de poseer una amplia y potente infraestructura digital, o contar con todo tipo de artefactos TIC (Tecnología de la Información y la Comunicación), si luego no se saben manejar correctamente y sacarles el rendimiento adecuado. Lo mismo sucede con el equipamiento. España ha logrado una progresión notable en los últimos quince años, pues en el acceso a internet ha pasado de un 30-50 %, según el tipo de hogar, al 70-80% en 2016, y similar proporción en la posesión de ordenadores.
En lo referente al uso de internet, el avance ha sido igualmente considerable, aunque en este caso las diferencias entre colectivos son más acentuadas. Por ejemplo, un varón de 16 a 24 años usó internet un 98,4%; si tenía entre 65 y 74 años, lo utilizó un 34,7%. Si contaba con educación superior el uso fue del 97,8%, mientras que si tenía educación primaria la cifra descendía al 40,8%. [...] La tercera revolución industrial o digital no acabará por sí misma con la «separación social», con la pobreza y la desigualdad. Eso dependerá de la evolución política global, europea y nacional. En una palabra, de la relación de fuerzas sociales y el desarrollo de los acontecimientos, a los que ya hemos hecho referencia. La prueba de lo que decimos es que, en el año 1984, un estudio elaborado por Cáritas, y titulado «Pobreza y marginación», revelaba que unos ocho millones de personas, uno de cada cinco ciudadanos, obtenían ingresos por debajo del umbral de la pobreza. Pues bien, treinta años después, un 22% de la población, algo más de diez millones de personas, sigue teniendo rentas que no superan el referido umbral de penuria.
Lo inquietante del asunto reside en que la referida indigencia no es mera consecuencia de la crisis, pues el examen de las tendencias previas muestra que la tasa relativa de pobreza se ha mantenido, invariablemente, en torno al 20%, incluso en los momentos de mayor crecimiento económico. Estamos, pues, ante un problema estructural (Jesús Ruiz-Huerta y Rosa Martínez, Tercer informe sobre la desigualdad en España, Fundación Alternativas, 2018).
Con estos datos a la vista, no parece muy atractivo el proyecto de regresar a la «nueva normalidad», si esta consiste en «volver a lo de antes», pero ahora conviviendo con la Covid-19. Reconozco que no sé muy bien qué quiere decir «con-vivir» con un virus, salvo que se trate de una metáfora. En mi opinión, la gran tarea consiste, por el contrario, en destruir el virus e ir construyendo una normalidad nueva, en la que se reduzca al máximo la distancia social, la brecha económico-social-digital y se erradique la pobreza.
http://www.mientrastanto.org/boletin-196/de-otras-fuentes/la-nueva-anormalidad-y-si-no-queremos-volver-a-lo-de-antes
Con estos datos a la vista, no parece muy atractivo el proyecto de regresar a la «nueva normalidad», si esta consiste en «volver a lo de antes», pero ahora conviviendo con la Covid-19. Reconozco que no sé muy bien qué quiere decir «con-vivir» con un virus, salvo que se trate de una metáfora. En mi opinión, la gran tarea consiste, por el contrario, en destruir el virus e ir construyendo una normalidad nueva, en la que se reduzca al máximo la distancia social, la brecha económico-social-digital y se erradique la pobreza.
http://www.mientrastanto.org/boletin-196/de-otras-fuentes/la-nueva-anormalidad-y-si-no-queremos-volver-a-lo-de-antes